Ми звикли думати, що проблеми з доступом до психоонкологічної допомоги — це переважно українська реальність, тоді як у світі ця сфера вже давно системно розвинена і працює без суттєвих бар'єрів. Однак останні міжнародні дослідження свідчать про інше. У 2022–2025 роках було опубліковано низку глобальних аналітичних робіт, які демонструють, що психосоціальна допомога в онкології залишається фрагментованою, нерівномірно доступною та недостатньо інтегрованою в системи охорони здоров'я навіть у країнах із високим рівнем доходу. У межах підготовки до Всесвітнього дня психоонкології ми проаналізували ці дослідження, щоб показати реальний стан галузі та співвіднести його з українським контекстом.
Глобальний контекст: хронічні проблеми психосоціальної допомоги в онкології
Попри видатні успіхи біомедицини та геноміки, людський вимір хвороби досі залишається на периферії онкологічної медицини. Психосоціальна допомога, яку провідні експерти дедалі частіше класифікують як «шосту життєво важливу ознаку» в онкології, залишається найбільш недофінансованим та фрагментованим сегментом медичних послуг на глобальному рівні. Дослідження останніх років свідчать, що від 20% до 30% пацієнтів з онкологічними захворюваннями відчувають рівень психологічного дистресу, який значно перевищує середні показники та безпосередньо корелює з погіршенням прогнозу, зниженням комплаєнсу та скороченням загальної виживаності. Незважаючи на те, що доступ до якісної психосоціальної підтримки визнано фундаментальним правом людини, реальність демонструє критичні розриви між існуючими клінічними протоколами та їхньою практичною реалізацією. У цій статті ми аналізуємо бар'єри доступу до психосоціальної допомоги, розглядаємо виклики на системному, інституційному та індивідуальному рівнях і окреслюємо шляхи подолання «людської кризи» в онкології.
Поширеність психосоціального дистресу та механізми його впливу на результати лікування
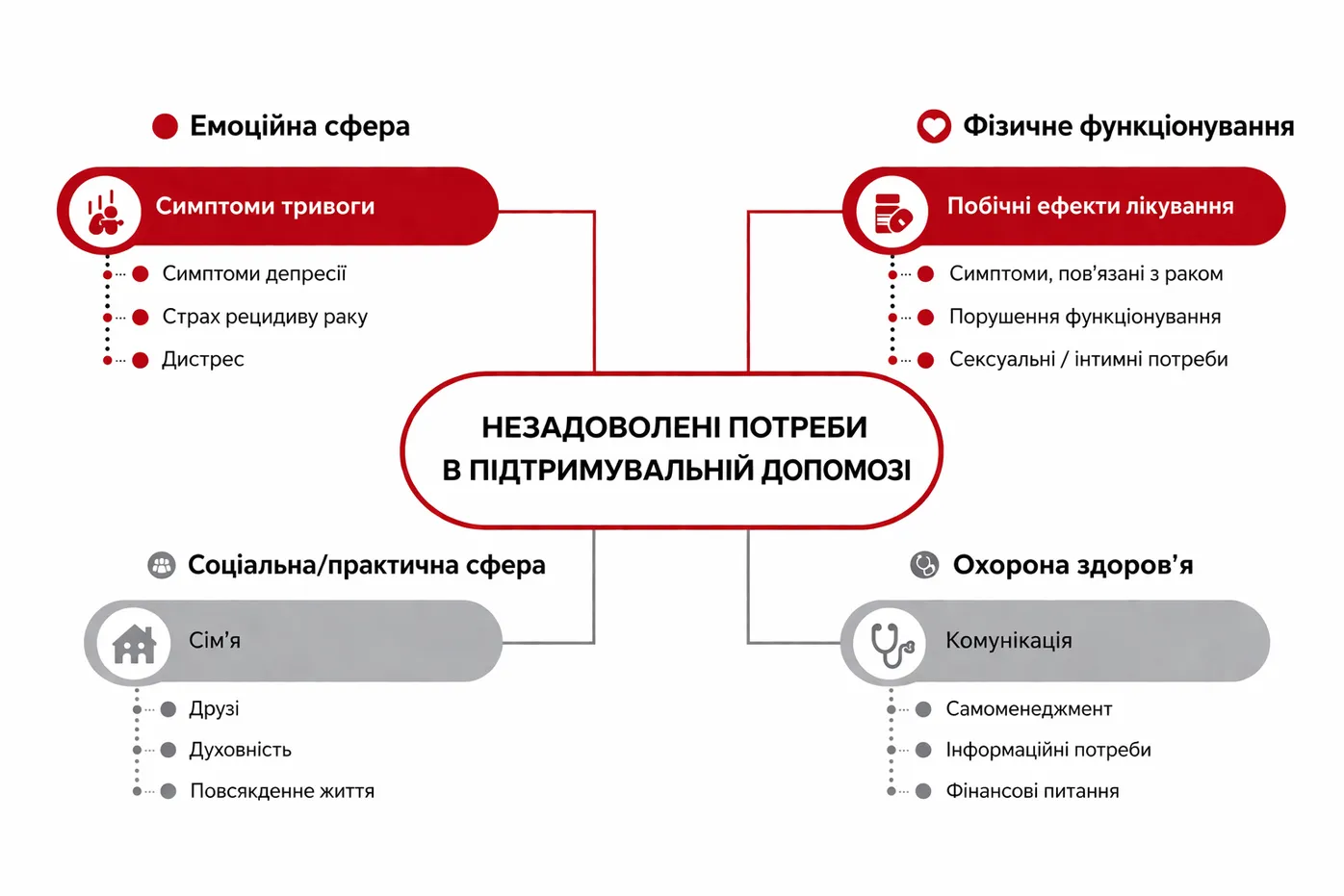
Психологічний дистрес в онкології — це не один стан, а поєднання різних переживань: тривоги, депресії, відчаю, екзистенційного страху та симптомів посттравматичного стресу. Ці стани не лише виснажують адаптивні ресурси пацієнта, а й запускають каскад фізіологічних та поведінкових реакцій, що підривають ефективність основної терапії.
| Феномен дистресу | Поширеність та ключові характеристики | Вплив на клінічні результати та якість життя |
|---|---|---|
| Клінічна депресія та тривога | Виявляються на кожному етапі — від діагнозу до рецидиву та паліативної допомоги. | Зниження адгеренції (дотримання плану лікування), гірші післяопераційні результати. |
| Деморалізація та втрата сенсу | Втрата надії, почуття безпорадності, особливо при прогресуванні хвороби. | Підвищення ризику суїциду, особливо серед чоловіків та осіб похилого віку. |
| Страх рецидиву (FCR) | Один із найбільш стійких та поширених психологічних викликів у тих, хто вижив. | Надмірне використання ресурсів охорони здоров'я, постійна гіперпильність. |
| Когнітивні порушення («Brain fog») | Суб'єктивні та об'єктивні труднощі з пам'яттю та концентрацією після хіміотерапії. | Труднощі з поверненням до професійної діяльності, соціальна ізоляція. |
Психосоціальні потреби пацієнтів залишаються незадоволеними через домінування «молекулярного профілювання», яке редукує людину до набору генетичних маркерів, ігноруючи її емоційний та соціальний контекст. Така фрагментація допомоги особливо гостро проявилася під час пандемії COVID-19, яка не лише посилила існуючий дефіцит ресурсів, а й створила нові бар'єри для вразливих груп населення, особливо в країнах з низьким та середнім рівнем доходу (LMICs).
Політичні та системні бар'єри: аналіз національних планів контролю раку
Одним із найбільш фундаментальних бар'єрів на шляху до інтегрованої психосоціальної допомоги є її відсутність у високорівневих політичних документах. Національні плани контролю раку (NCCPs) є ключовими інструментами розподілу ресурсів, проте їхній аналіз показує критичну недооцінку психоонкології.
Результати глобального аудиту National Cancer Control Plans (NCCP)
Дослідження 237 національних планів контролю раку (Psychosocial care for cancer survivors: A global review of national cancer control plans, 2023) виявило значні прогалини у структуруванні допомоги після завершення лікування. Хоча кількість людей, які живуть з раком та після нього, зростає, системні зусилля з їхньої психосоціальної реабілітації залишаються спорадичними. Більшість національних планів взагалі не містять згадок про психоонкологію, і лише чверть із них мають чітко сформульовані цілі, що стосуються періоду після завершення лікування.
| Показник аналізу NCCPs | Значення | Опис ситуації та наслідки |
|---|---|---|
| Згадка про психоонкологію або виживаність | 41% | Більше половини планів взагалі не містять згадок про ці критичні аспекти. |
| Наявність конкретних цілей у фазі після лікування | 24% | Лише чверть планів мають чітко сформульовані об'єктивні завдання. |
| Пріоритет на фізичному спостереженні | 74% | Основний фокус на рецидивах та фізичних побічних ефектах, а не на якості життя. |
| Скринінг на дистрес у онкопацієнтів | 27% | Низький рівень систематичного моніторингу психосоціальних наслідків хвороби. |
Якщо психосоціальна допомога відсутня в NCCPs — вона не отримує фінансування, не передбачена у штатному розписі і не має стандартів якості. У багатьох LMICs психологічна підтримка досі сприймається як розкіш, а не медична необхідність — і пацієнти залишаються наодинці зі своїми страхами та фінансовою токсичністю лікування.
Регіональні диспропорції: Європейський та глобальний виміри
Доступ до психосоціальної допомоги не є рівномірним і сильно залежить від економічного потенціалу країни та рівня розвитку національної системи охорони здоров'я. У Європі спостерігається чіткий градієнт між Заходом та Сходом, де країни Центральної та Східної Європи демонструють вищі показники смертності та значно гірший доступ до комплексного догляду.
Європейський контекст та бюджетні обмеження
Незважаючи на прогресивні настанови Європейського товариства медичної онкології (ESMO), які вимагають регулярного скринінгу дистресу, практична реалізація цих вимог стикається з браком бюджету та персоналу. Дослідження Коппіні та ін. (2023) підкреслює, що диспропорції в психоонкологічній допомозі мають глибоке коріння в економічних факторах та рівні усвідомлення важливості ментального здоров'я серед політиків.
| Країна / Регіон | Статус планування психосоціальної допомоги | Специфічні бар'єри та особливості |
|---|---|---|
| Болгарія, Хорватія, Словаччина | Відсутність національних планів або стратегій впровадження. | Найвищі рівні смертності в ЄС; глибока стигматизація психологічної допомоги. |
| Німеччина | Високий рівень сертифікації через GCS (173 центри). | Психосоціальна підтримка є обов'язковою для сертифікації, але якість варіюється. |
| Італія | Нерівномірність на регіональному рівні. | Диспропорції між Північчю та Півднем у доступі до скринінгових програм. |
| Бразилія, Румунія, Туреччина (LMICs) | Недостатнє задоволення потреб у всіх вікових групах. | Високі потреби в управлінні емоційним дистресом у літніх пацієнтів (Туреччина). |
Глобальне опитування IPOS показало, що в країнах з високим доходом (HICs) послуги з генетичного консультування (40%) та управління болем (66%) значно доступніші, ніж у LMICs (20% та 48% відповідно). Це створює ситуацію «подвійної нерівності»: пацієнти в бідніших регіонах мають менше шансів не лише на сучасне медичне лікування, а й на мінімальну психологічну підтримку, що робить їхній досвід хвороби значно травматичнішим.
Бар'єри на рівні медичних фахівців: культуральна трансформація онкології
Проблеми доступу до допомоги часто починаються безпосередньо в кабінеті онколога. Традиційна модель медичної освіти фокусується на патофізіології, залишаючи психосоціальні аспекти на периферії. Наслідком цього є формування «біомедичної дистанції», де лікар відчуває дискомфорт або брак компетенцій при обговоренні емоційного стану пацієнта.
Дефіцит кадрів та пріоритети лікування
Близько 60% медичних працівників зосереджені виключно на медичних аспектах, а 57% — на активному лікуванні, а не на довгостроковій реабілітації. У 59% випадків критичною перепоною є брак психологів і соціальних працівників у штаті. Нерідко онкологи вважають, що їхнє завдання — лікувати пухлину, а емоційна підтримка — справа родини або самого пацієнта.
Тут простежується «парадокс знань»: більшість онкологів визнають психосоціальну допомогу важливою — але лише 7% лікарів у світі систематично застосовують клінічні настанови з психоонкології. Розрив між обізнаністю і щоденною практикою залишається величезним.
Навчальні моделі та розвиток компетенцій
Для подолання цих бар'єрів пропонується інтеграція психосоціальних компетенцій у базову підготовку онкологів. Редакційна стаття JCO Oncology Practice (2025) наголошує, що метою не є створення з кожного онколога психолога, а виховання «гуманістичних, емоційно налаштованих лікарів», здатних до первинної оцінки дистресу та ефективної комунікації.
| Компонент навчальної програми | Методологія та інструменти | Очікувані результати та вплив |
|---|---|---|
| Психосоціальна дидактика | Лекції про депресію, вигорання, складне горе, етику. | Покращення знань про «невидимі» симптоми раку. |
| Наративна медицина | Аналіз текстів, есе, написання рефлексій. | Розвиток емпатії та здатності розуміти контекст пацієнта. |
| Комунікативні тренінги (CST) | Симуляції з акторами, використання SPIKES, REMAP. | Зростання впевненості у повідомленні поганих новин. |
| Фасилітація груп підтримки | Практика ведення груп для пацієнтів та родичів. | Розуміння динаміки стосунків у родині під час кризи. |
Результати впровадження програми «Artful Oncology» показали, що самооцінка комунікативних навичок у лікарів зросла з 4,38 до 7,44 за 10-бальною шкалою, що демонструє високу ефективність експериментальних методів навчання порівняно з пасивним лекційним матеріалом.
Пацієнт-центричні бар'єри: стигма, грамотність та соціальні обмеження
Навіть у системах, де психосоціальна допомога формально існує, пацієнти часто не використовують ці ресурси. Бар'єри на рівні пацієнта є складними та глибоко індивідуалізованими, проте в них простежуються чіткі закономірності.
Стигматизація та психологічні установки
Культурні вірування та стигма навколо проблем ментального здоров'я залишаються ключовими перешкодами, особливо в регіонах Східної Європи. Пацієнти часто сприймають психологічну допомогу як ознаку «слабкості» або як підтвердження своєї «ненормальності».
- Сприйняття потреби: багато пацієнтів вважають свій дистрес «нормальним» і таким, що не потребує втручання, доки він не стане абсолютно некерованим.
- Пріоритет фізичного стану: пацієнти схильні ігнорувати емоційні проблеми на користь управління болем або втомою.
- Демографічний профіль користувача: молоді жінки з вищою освітою та міським місцем проживання значно частіше отримують психосоціальну підтримку, ніж чоловіки похилого віку з низьким доходом у сільській місцевості.
Дослідження показують, що пацієнти найчастіше звертаються за підтримкою тоді, коли емоційний дистрес поєднується з вираженими фізичними симптомами. Це підтверджує необхідність цілісного, а не ізольованого підходу до психосоціальної допомоги.
Цифровізація та телемедицина: можливості та обмеження
Пандемія стала каталізатором переходу психоонкологічної допомоги в цифровий формат. Телемедицина (відео- та телефонні консультації) дозволила підтримувати безперервність догляду в умовах локдаунів, проте вона також підсвітила нові грані нерівності.
Плюси та мінуси дистанційної підтримки
Австралійське дослідження (2022) та інші міжнародні огляди виявили суперечливі результати впровадження телепсихоонкології.
| Категорія | Фактори сприяння (Enablers) | Бар'єри та виклики (Barriers) |
|---|---|---|
| Доступність | Усунення транспортних витрат та бар'єрів віддаленості. | «Цифровий розрив»: брак інтернету або навичок у літніх пацієнтів. |
| Психологічний комфорт | Відчуття безпеки у власному домі; анонімність для сором'язливих. | Втрата невербальних сигналів, що ускладнює терапевтичний альянс. |
| Клінічна логістика | Зменшення кількості скасувань візитів через погане самопочуття. | Технологічні перебої, нестабільність платформ. |
| Соціальний контекст | Зручність для пацієнтів, які працюють або мають дітей. | Проблеми з конфіденційністю (якщо вдома немає приватного простору). |
Телемедицина не є універсальним рішенням. Вона добре працює для підтримки вже наявних терапевтичних стосунків, але менш ефективна при первинній діагностиці або роботі з пацієнтами з когнітивними чи мовними труднощами. Майбутнє — за гібридними моделями: очні зустрічі для глибокої емоційної роботи та дистанційні сесії для регулярного моніторингу.
«Невидимі пацієнти»: потреби доглядачів та сімейні ризики
Рак — це діагноз не для однієї людини, а для всієї родини. Доглядачі та подружжя пацієнтів часто демонструють рівні дистресу, що дорівнюють або навіть перевищують рівні самих хворих, проте їхні потреби практично ніколи не враховуються в офіційних медичних планах.
Психосоціальна криза близьких
Дослідження подружніх пар онкопацієнтів фіксують серйозні наслідки нелікованого дистресу. Ризик суїцидальних спроб серед партнерів пацієнтів значно зростає в перший рік після встановлення діагнозу.
Основні проблеми доглядачів включають:
- Інформаційний вакуум: брак знань про те, як доглядати за пацієнтом та керувати побічними ефектами терапії.
- Фінансова токсичність: витрати на лікування часто виснажують сімейний бюджет, що створює додатковий стрес.
- Зміна ролей: необхідність брати на себе обов'язки хворого партнера при одночасному наданні емоційної підтримки.
Відсутність підтримки для доглядачів шкодить їхньому власному здоров'ю і знижує якість догляду за пацієнтом — замикаючи коло страждань для всієї родини.
Професійне вигорання онкологів як бар'єр для якості допомоги
Якість психосоціальної допомоги пацієнтам прямо залежить від психологічного стану медичного персоналу. ESMO (2025) застерігає про «кризу робочої сили» в онкології, де вигорання лікарів стає провідною причиною відтоку кадрів та зниження безпеки пацієнтів.
Психосоціальні ризики на робочому місці (PSR)
Основними тригерами вигорання в онкології є хронічний стрес, етичні дилеми (наприклад, надмірне лікування в кінці життя) та брак ресурсів. ESMO закликає до впровадження Директиви ЄС щодо запобігання робочим психосоціальним ризикам, яка повинна гарантувати:
- Адекватне штатне забезпечення: щоб уникнути надмірного навантаження на одного спеціаліста.
- Контроль над робочим процесом: можливість впливати на свій графік та умови праці.
- Право на відключення: обов'язкові періоди відпочинку від цифрових робочих інструментів.
- Навчання стійкості: обов'язкові тренінги з управління стресом та емоційним вигоранням.
Вигорілий лікар розвиває так звану «співчутливу втому» — і якісна психосоціальна підтримка пацієнта стає неможливою. Турбота про персонал — це передумова турботи про пацієнта.
Шлях до професіоналізації: сертифікація та єдиний стандарт
Однією з причин фрагментації допомоги є відсутність чітко визначеної професії «клінічний психоонколог» у багатьох країнах світу. Без єдиних стандартів підготовки пацієнти отримують допомогу різної якості, що підриває довіру до дисципліни.
Пропозиції Грассі та Вотсон (2024)
На основі опитування 43 країн було встановлено, що більшість держав не мають формально визнаної спеціалізації з психоонкології. Пропонується створення базового міжнародного навчального плану (Core-curriculum), який би включав 12 обов'язкових доменів компетенцій.
| Домен компетенцій (Delphi Method) | Опис змісту | Важливість для практики |
|---|---|---|
| Основи онкології | Біологія раку, методи лікування, термінологія. | Здатність розмовляти з лікарями та пацієнтами «однією мовою». |
| Психологічні розлади | Діагностика депресії, тривоги, психозів в онко-контексті. | Своєчасне призначення медикаментозного та психотерапевтичного лікування. |
| Етика та право | Питання евтаназії, автономії, повідомлення правди. | Вирішення моральних конфліктів у складних клінічних випадках. |
| Соціально-практичні проблеми | Фінансова підтримка, працевлаштування, страхування. | Реальна допомога у подоланні побутових бар'єрів. |
| Духовність та сенс | Екзистенційна психотерапія, релігійні потреби. | Підтримка пацієнтів у пошуку сенсу перед обличчям смерті. |
Такі стандарти не лише підвищать якість послуг, а й закріплять психосоціальну допомогу як обов'язкову складову онкологічного центру — а не «додаткову опцію».
Висновки (глобальний рівень)
Проблеми доступу онкопацієнтів до психосоціальної допомоги — це не наслідок браку технологій чи методів терапії. Це наслідок «дефекту дизайну» сучасних систем охорони здоров'я, які ставлять біологічне виживання вище за якість життя людини.
Рак залишається одним із найскладніших викликів для людства. Але його успішне лікування потребує не лише досконалих препаратів — а й відновлення людського виміру медицини, де кожна людина отримує підтримку не тільки для тіла, а й для душі.
Україна у війні: різке загострення та нові виклики психосоціальної допомоги
Повномасштабна війна, що розпочалася 24 лютого 2022 року, трансформувала ландшафт охорони здоров'я України, перетворивши надання медичної допомоги на акт героїзму та стратегічного виживання. Серед усіх категорій пацієнтів люди з онкологічними захворюваннями опинилися в епіцентрі подвійної екзистенційної загрози: внутрішньої агресії хвороби та зовнішньої агресії війни.
Ландшафт ментального здоров'я в Україні: загальнонаціональний контекст
Загальний стан ментального здоров'я населення України виступає тим фундаментом, на якому розгортаються специфічні проблеми онкопацієнтів. Війна створила умови безперервної травматизації, що вражає всі прошарки суспільства. Згідно з оцінками ВООЗ, приблизно 9,6 мільйона українців перебувають під загрозою або вже живуть із психічними розладами різного ступеня тяжкості. З них близько 3,9 мільйона осіб мають симптоми середнього або важкого ступеня, що потребують професійного втручання.
Опитування 2024–2025 років показують: 68% українців відзначають погіршення здоров'я порівняно з довоєнним часом. 72% респондентів повідомили про симптоми тривоги або депресії впродовж останнього року — але лише кожен п'ятий звернувся по допомогу.
| Показники ментального здоров'я населення України (2024–2025) | Відсоток |
|---|---|
| Особи, що відчувають погіршення загального здоров'я | 68% |
| Поширеність симптомів тривоги або депресії | 72% |
| Оцінка ментальних проблем як основного фактору впливу війни | 46% |
| Готовність звертатися за професійною допомогою | 20% |
Наукова база досліджень психосоціальних проблем онкопацієнтів
Психосоціальна адаптація онкологічних пацієнтів в умовах війни дедалі активніше досліджується науковцями. Поєднання онкологічного діагнозу з воєнними діями створює «подвійне навантаження» на когнітивні та емоційні ресурси людини.
Психологічна дезадаптація та механізми копінгу
У дисертаційному дослідженні Б. О. Становського (2024) проаналізовано психологічний стан онкопацієнтів в умовах хронічного соціального стресу. Ключовими чинниками формування дезадаптивних копінг-стратегій є «безпорадність-безнадія» та «когнітивне уникнення». Ці стани безпосередньо корелюють із різким зниженням якості життя та відмовою від активного лікування.
| Копінг-стратегії онкопацієнтів в умовах війни | Опис та наслідки |
|---|---|
| Бойовий дух (Fighting Spirit) | Адаптивна стратегія, пов'язана з активним пошуком інформації та дотриманням лікування. |
| Позитивне переосмислення | Сприяє зниженню рівня тривоги та кращій соціальній інтеграції. |
| Безпорадність-безнадія | Веде до психологічної дезадаптації та ігнорування медичних рекомендацій. |
| Когнітивне уникнення | Тимчасове полегшення через заперечення проблеми, що призводить до затримок у діагностиці. |
Дитяча психоонкологія в умовах переміщення
Окремий пласт наукових досліджень присвячений педіатричній онкології. Виділяється чотири основні категорії психосоціальних стресорів для родин:
- Емоційний дистрес, викликаний небезпекою для родичів, що залишилися в Україні.
- Логістичні та бюрократичні труднощі з отриманням медичних записів з окупованих або зруйнованих центрів.
- Фінансова незахищеність через розрив економічних зв'язків та втрату роботи батьками.
- Глибока невизначеність щодо майбутнього, що руйнує відчуття безпеки та стабільності, необхідне для одужання дитини.
Системний вплив війни на онкологічну службу та психологічні наслідки затримок
Війна спричинила колапс багатьох звичних маршрутів пацієнта. Дослідники послуговуються виразом «війна породжує рак» (war breeds cancer) — несвоєчасна діагностика та переривання терапії неминуче ведуть до зростання смертності. Прогнозується, що затримка лише на 4 місяці призведе до понад 3 600 надлишкових смертей у найближчі роки.
Фінансова токсичність як психосоціальний детермінант
Попри наявність універсального медичного покриття через Програму медичних гарантій, війна значно погіршила фінансове становище онкопацієнтів. Опитування 2023 року в чотирьох регіональних онкоцентрах показало:
- 46% пацієнтів отримували діагностику повністю безкоштовно.
- 43% сплачували частково.
- 11% сплачували повну вартість власним коштом.
У прифронтових зонах, таких як Харків, відсоток повної оплати пацієнтами сягав 27%, що свідчить про руйнування механізмів державного забезпечення в умовах активних бойових дій.
Психологічні аспекти паліативної допомоги під час війни
Паліативна допомога в Україні завжди була недофінансованою, а війна поставила її на межу виживання. Основними викликами є:
- Дефіцит знеболювальних засобів та бюрократичні перешкоди. Фізичний біль стає джерелом нестерпного психологічного страждання.
- Втрата опікунів: багато родичів пацієнтів змушені воювати або евакуюватися, залишаючи важкохворих людей наодинці з хворобою.
- Етичні дилеми евакуації: міжнародні агентства часто вважають паліативних пацієнтів «занадто дорогими» для евакуації, що створює відчуття покинутості та знецінення життя.
Проблеми пацієнтів за кордоном
Попри доступність безкоштовної допомоги в країнах ЄС, українські біженці з раком стикаються з власним набором психосоціальних проблем:
- Мовний бар'єр: 42% організацій у сусідніх країнах повідомили про труднощі в комунікації з пацієнтами.
- Відсутність медичних записів: 53% пацієнтів не мають історії хвороби, що змушує лікарів починати діагностику заново.
- Етичні розбіжності: у деяких випадках обговорювалася можливість використання протоколів попередніх поколінь для біженців через їхню дешевшу вартість.
Висновки
Психосоціальна криза онкопацієнтів в Україні виходить далеко за межі медицини. Страх перед хворобою тепер конкурує зі страхом перед ракетами, а фінансова токсичність стала чинником соціальної деградації. Водночас саме зараз Україна закладає фундамент для нової, більш інклюзивної та людиноцентричної системи охорони ментального здоров'я.
Виживання онкопацієнта в умовах війни залежить не лише від наявності цитостатиків, а й від здатності знайти сенс у боротьбі — і це неможливо без професійної психосоціальної підтримки.
Ментальне здоров'я — це не розкіш, а компонент виживання, особливо для тих, хто вже веде власну війну з раком.
Джерела: Bergerot et al., eClinicalMedicine/The Lancet (2024); Coppini et al., Frontiers in Psychology (2023); Signorelli et al., JCO Global Oncology (2024); Grassi & Watson / IPOS Federation, Psycho-Oncology (2024); Wells-Di Gregorio et al., Psychooncology (2022); ESMO 2025 / Medscape (2025); WHO 2025 Emergency Appeal: Ukraine; Становський Б. О., дисертація (2024).